Рыночное проникновение кохлеарных имплантов, как и слуховых аппаратов, на удивление мало.
Слуховые аппараты помогают подавляющему большинству слабослышащих пациентов, которые обращаются в аудиологические клиники и слухопротезные практики. Но когда сенсоневральная потеря слуха достигает сильной и глубокой степени, преимущества СА становятся ограниченными. Усиление нельзя увеличивать до бесконечности, так как это порождает самовозбуждение. И никакая тонкая настройка обработки сигнала не улучшит понимание речи, потому что многие пациенты имеют слишком большую потерю волосковых клеток, чтобы их можно было стимулировать акустическим способом. В качестве альтернативы предлагается стимуляция нервных волокон электрическим способом с помощью кохлеарного импланта.
К сожалению, многие пациенты, которые относятся к группе кандидатов на кохлеарную имплантацию, никогда не обращались за консультацией по этому вопросу. Это отчасти связано с мнением слухопротезистов. Они считают, что среди их пациентов нет, или почти нет таких людей, которым не поможет сверхмощный слуховой аппарат или СА с переносом частот и которым на самом деле показана кохлеарная имплантация.
Данная статья написана для того, чтобы изменить это ошибочное мнение. Мы хотим представить обновленную информацию о современных расширенных критериях, по которым отбирают кандидатов для кохлеарной имплантации, и о достижениях, которых сегодня добиваются владельцы КИ.
Проблема недостаточных направлений на кохлеарную имплантацию
В декабре 2008 г. Cochlear Americas провела опрос, в котором приняли участие 594 владельца КИ. Их попросили ответить, какой медицинский специалист направил их на первичную консультацию (таблица 1). Как это ни прискорбно, но лишь меньше половины (46%) ответили, что направление им дал аудиолог или слухопротезист, а 20% ответили, что они не получили направления ни от одного специалиста. Этой последней группе пациентов пришлось узнавать о том, что такое кохлеарный имплант, от друзей, родственников, из Интернета и из других источников.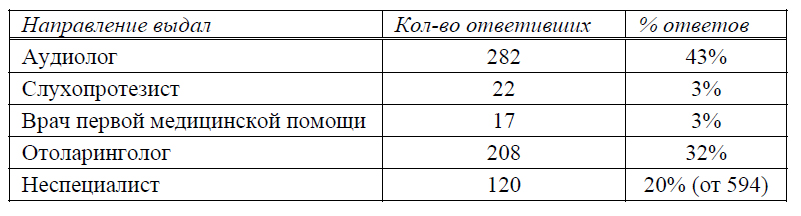
Таблица 1. Владельцы КИ отвечают на вопрос: "Кто первый посоветовал Вам обратиться за консультацией по поводу кохлеарной имплантации?" Источник: Опрос владельцев СА и КИ, проведенный Cochlear Americas в декабре 2008 г. Примечание: общее число ответов в таблице больше 594, так как некоторые пациенты обращались более чем к одному специалисту.
Но даже когда пациентов направляют на консультацию по поводу кохлеарной имплантации, чаще всего это происходит через много лет, в течение которых они безуспешно сражаются со своей потерей слуха. В ходе крупномасштабного клинического исследования, проведенного в 2007 г., было установлено, что среднее время от наступления сильной и глубокой потери слуха до кохлеарной имплантации составляет 12 лет. Но сегодня, как только люди сознают, что они являются кандидатами для кохлеарной имплантации, как правило, они колеблются уже не так долго. В апреле 2008 г. Cochlear Americas провела опрос 1500 владельцев КИ. Большинство из них ответили, что они прошли имплантацию менее чем через год после того, как узнали, что они являются кандидатами для кохлеарной имплантации (иллюстрация 1).
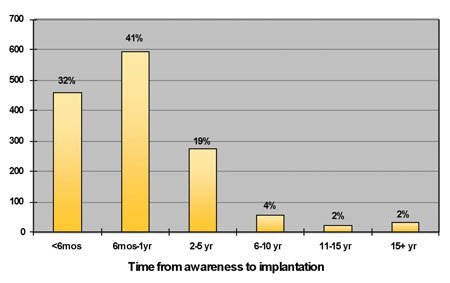
Иллюстрация 1. Время, прошедшее между осознанием того, что человек является кандидатом для кохлеарной имплантации, и проведением имплантации. Источник: Опрос владельцев КИ, проведенный Cochlear Americas в апреле 2008 г. N = 1501.В 2008 г. Cochlear Americas провела еще один опрос на конференции Американской Академии Аудиологии в Шарлотте (Северная Каролина). Она задала 400 слухопротезистам вопросы, имеющие отношение к выявлению кандидатов для КИ и направлению их на консультацию. Из числа опрошенных 20% ответили, что в течение последних 6 месяцев они не встретили ни одного кандидата, а 55% ответили, что они встретили менее 5 кандидатов. Далее, на вопрос о том, скольким пациентам они дали соответствующее направление за последние шесть месяцев, 50% дали ответ "менее пяти", а 41% не дали ни одного направления. Итак, скорее всего, специалисты обычно не замечают таких кандидатов, а если и замечают, то не дают им направлений на консультацию.
Но действительно ли в среднюю слухопротезную практику попадает так мало кандидатов для кохлеарной имплантации? Имеющиеся у нас данные говорит об обратном. Как показано в таблице 2, когда пять типичных слухопротезных офисов в США просмотрели тысячи своих записей о клиентах, они обнаружили, что в среднем 3% аудиограмм отвечают критериям для направления на кохлеарную имплантацию. Итак, если слухопротезную практику посещают 100 пациентов в месяц, то следует предположить, что трем из этих пациентов КИ поможет больше, чем СА. В крупной слухопротезной практике, база данных которой содержит тысячи записей, найдутся десятки пациентов, которые должны были быть направлены на консультацию по поводу кохлеарной имплантации.
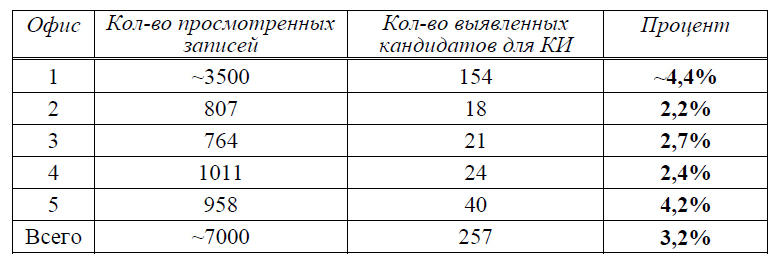
Таблица 2. Кандидаты для кохлеарной имплантации, найденные в ходе случайного просмотра записей в пяти типичных слухопротезных офисах США (2008 г.).
Почему же слухопротезисты никак не реагируют в тех случаях, когда надо дать направление на кохлеарную имплантацию? Мы полагаем, что во многих случаях это происходит из-за отсутствия знаний о том, как сильно технология КИ улучшилась с течением времени. Многие слухопротезисты проходили обучение во времена, когда число кандидатов для КИ было крайне ограничено, а достижения пользователей КИ, положа руку на сердце, не слишком впечатляли.
Те же самые специалисты могут не иметь никакого контакта с пользователями современных КИ, а потому могут не знать, что за прошедшие 25 лет достижения владельцев КИ значительно улучшились, а соответствующие критерии отбора сильно расширились. Сегодня в большинстве слухопротезных клиник найдется немало пациентов, которые, по сути, являются превосходными кандидатами для кохлеарной имплантации и плохими кандидатами для протезирования СА.
Сколько у нас в стране кандидатов для КИ?
По данным Кочкина, в 2005 г. в США было примерно 7,4 млн. владельцев СА, но лишь 6,2 млн. были "активными пользователями", то есть, носили свои СА как минимум в течение года. Свыше 21% владельцев были не удовлетворены своими аппаратами (по определению Кочкина, удовлетворенность соответствует улучшению слуха при пользовании СА в 70% из всех акустических ситуаций). Из этих активных пользователей 7% ответили, что их СА не улучшают слух ни в одной ситуации. Помимо этого, 20% владельцев СА с максимальной степенью потери слуха оценили пользу от усиления ниже, чем люди с менее выраженной потерей слуха.В то время как общая потребительская удовлетворенность слуховыми аппаратами, а также оценка специалистов, которые их настраивают, относительно высока, довольно большое число пациентов остается недовольным. Возможно, некоторые из этих людей просто достигли той степени потери слуха, когда СА им уже не помогают, и им нужно направление на кохлеарную имплантацию.
Число людей, которые могли бы получить пользу от КИ, но не получили соответствующего направления, можно лишь оценить, да и то весьма приближенно. Хотя статистические данные о частоте потери слуха в США можно найти в целом ряде источников, лишь немногие из них приводят сведения о степени потери слуха, поэтому оценка сильно варьируется, в зависимости от используемых определений. Центр по контролю и профилактике заболеваемости в США сообщает, что в стране насчитывается 37 млн. слабослышащих людей. Из них 3,5% "имеют сильные проблемы со слухом или полностью глухие". Исследовательский институт Галлодет сообщает, что в стране насчитывается 1 миллион "функционально глухих" человек в возрасте старше 5 лет. По оценке Бланчфилда, в 2001 г. в США насчитывалось где-то от 500 тыс. до 1,2 млн. людей с сильной и глубокой потерей слуха. Наконец, ASHA (Американская Ассоциация слуха и речи) сообщает, что в США насчитывается от 250 тыс. до 1 млн. потенциальных кандидатов для кохлеарной имплантации.
Давайте предположим, что мы имеем примерно 1 миллион людей с сильной и глубокой потерей слуха, которые, согласно своей степени потери слуха, могут считаться потенциальными кандидатами для кохлеарной имплантации. По данным индустрии, в США насчитывается примерно 50-60 тысяч владельцев КИ, то есть, кохлеарный имплант получили лишь 10% из числа людей, которым он мог бы помочь. Это позволяет сделать следующий вывод: нам требуется больше информации о том, кого, когда и где нужно выявлять в качестве потенциальных кандидатов и направлять на соответствующую консультацию.
Критерии отбора кандидатов для кохлеарной имплантации
Хороший слухопротезист знает, что кандидатура потенциального владельца СА скорее зависит от образа жизни и мотивации пациента, чем от его аудиограммы. Высокочастотная потеря слуха величиной 45 дБ нПС может не беспокоить пенсионера-лесоруба, но может разрушить карьеру школьного учителя, который не понимает вопросов своих маленьких учеников в шумном классе. Хотя выявление подходящего кандидата, выбор и настройка соответствующего СА требуют научной основы, успешная продажа – своего рода искусство. История болезни пациента и сведения, полученные на консультации, могут дать не меньшую разницу, чем особенности настройки СА.Аналогичным образом, выбор кандидата для КИ и успех кохлеарной имплантации тоже зависит от многих факторов. При оценке потенциального кандидата, помимо аудиологических показателей, группа имплантации (хирург, аудиолог и другие специалисты) обсуждает образ жизни пациента, его мотивацию и наличие семейной поддержки. На консультации, при выработке соответствующих ожиданий после имплантации, рассматриваются такие факторы, как возраст в момент наступления потери слуха, этиология заболевания, длительность глубокой потери слуха, предыдущий опыт использования СА и наличие окостенения в улитке. Пациенты должны сознавать, что для успешной имплантации потребуется длительная программа послеоперационной реабилитации.
Несмотря на все эти соображения, критерии отбора кандидатов для КИ определены довольно четко – в том числе и для слухопротезистов, которым приходится иметь дело с неудовлетворенными владельцами СА. Эти критерии довольно просты, они основываются на степени потери слуха, показанной на аудиограмме и результатах речевых тестов при включенном СА. Оба эти фактора можно с самого начала оценить в слухопротезной клинике, принимая решение о том, направить ли пациента в клинику кохлеарной имплантации.
Кохлеарные импланты относятся к III классу регулируемых медицинских устройств, в соответствии с системой классификации US FDA, поэтому показания к их применению (т.е. критерии отбора кандидатов) для каждой модели КИ должны быть одобрены FDA (Управлением по санитарному надзору за пищевыми продуктами и медикаментами), прежде чем модель появится на рынке. Одобрение основывается на результатах клинических испытаний устройства, которые должны доказать его безопасность и эффективность для целевой группы пациентов, при этом критерии одобрения отличаются для разных производителей и моделей имплантов.
Первый многоканальный КИ был одобрен для использования в США в 1985 г. К тому времени единственными кандидатами для него были взрослые с постлингвальной глухотой (оглохшие после овладения речевыми и языковыми способностями), с двусторонней глубокой сенсоневральной потерей слуха (все пороги слышимости больше 90 дБ нПС) и нулевой разборчивостью речи при включенном СА. КИ для детей получили одобрение в 1990 г., но в то время дети тоже должны были иметь глубокую потерю слуха в обоих ушах.
С тех пор одобренные FDA критерии для кохлеарной имплантации существенно изменились. Сегодня одобренные критерии дополнительно включают прелингвальную потерю слуха (до овладения речевыми и языковыми способностями), а возрастной диапазон кандидатов колеблется от маленьких детей (старше 12 месяцев) до престарелых пациентов (верхнего медицинского ограничения по возрасту не существует). Исследования показали, что чем раньше проводится хирургическое вмешательство (до того, как пройдет критический возраст овладения языком), тем лучше будет результат для детей. Далее, пожилым людям не нужно ни более длительной операции, ни более длительного пребывания в госпитале, при этом они добиваются результатов, сравнимых с результатами более молодых владельцев КИ.
Критерии отбора кандидатов для КИ сегодня включают меньшую степень потери слуха, чем в прошлом. Например, одобренные критерии для КИ Nucleus производства фирмы Cochlear Ltd сегодня включают аудиограмму с остаточным низкочастотным слухом, как показано на иллюстрации 2. Как видим, пожилые кандидаты могут иметь низкочастотные пороги слышимости, соответствующие умеренной потере слуха (более 40 дБ нПС), при глубокой потере слуха (более 90 дБ нПС) на средних и высоких частотах. Дети от 2 до 18 лет могут иметь низкочастотные пороги слышимости, соответствующие сильной потере слуха (более 70 дБ нПС). Дети в возрасте от 1 до 2 лет должны иметь глубокую потерю слуха во всем аудиометрическом диапазоне.
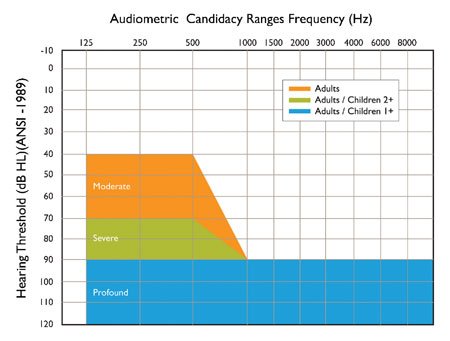
Иллюстрация 2. Современные одобренные FDA критерии разборчивости речи и аудиометрические диапазоны для разных возрастных групп кандидатов для КИ Nucleus.Но прежде чем рассматривать пациента в качестве кандидата для КИ, нужно дать ему возможность опробовать качественное слухопротезирование. В случае маленьких детей нужно в обязательном порядке продемонстрировать отсутствие слухового прогресса при билатеральном слухопротезировании в течение 3-6 месяцев слуховой реабилитации.
Но даже те люди, которые получают некоторую ограниченную пользу от СА, все равно остаются кандидатами для имплантации. Современные одобренные FDA критерии разборчивости речи у детей и взрослых, являющихся кандидатами для КИ Nucleus, также показаны на иллюстрации 2. Для взрослых понимание фраз при работающем СА (речевой материал в записи) должно составлять не более 50% для уха, предназначенного к имплантации, и не более 60% в условиях "наилучшего протезирования" (для одного противоположного уха или для двустороннего протезирования), чтобы удовлетворять означенным критериям.
Фразовый тестовый материал, который чаще всего используется при отборе взрослых кандидатов для КИ – фразовый тест HINT в тишине, который дает оценочные значения распознавания слов с контекстуальными символами. Некоторые слухопротезные клиники могут не иметь доступа к данному фразовому тестовому материалу; в таком случае целесообразно определять разборчивость речи для пациентов при работающем СА с помощью тестового материала, состоящего из односложных слов (тесты CNCs13 или PB), в качестве дополнительного скрининга, помимо аудиограммы. Хотя способности пациентов использовать контекстуальные символы для понимания фраз и различаются, решение о кандидатах для КИ, в конечном счете, все равно принимается по результатам фразовых тестов в записи. А распознавание односложных слов в объеме 30% и менее свидетельствует о том, что пациента нужно направить для дальнейшей консультации в центр кохлеарной имплантации.
Критерии отбора детей для имплантации КИ Nucleus включают показатель разборчивости фраз не более 30% при наилучшем слухопротезировании, для тестов MLNT или LNT (последний предназначен для детей с более высоким уровнем развития).
Хотя эти тесты вряд ли найдутся в слухопротезной клинике, вовсе не обязательно проводить для детей тесты на разборчивость речи, чтобы потом направить их на консультацию о возможности кохлеарной имплантации. В связи с важностью речевого и языкового развития, и по причине отрицательного влияния потери слуха на способности к обучению, все дети с сильной и глубокой потерей слуха, соответствующей аудиометрическим критериям, должны направляться на обследование в центр кохлеарной имплантации.
Проведение хирургической операции и возмещение расходов
Кохлеарная имплантация стала рутинной процедурой в руках опытного хирурга-отоларинголога. Большинство людей прекрасно ее переносят и уходят домой из клиники (хирургической или амбулаторной) в тот же день.Достижения владельцев КИ на сегодняшний день
Слухопротезисты, не знакомые с изменившимися критериями отбора кандидатов для КИ, могут сильно удивиться улучшениям результатов, которых добились пользователи КИ. С течением времени технология КИ совершенствовалась точно так же, как и технология СА. Некоторые модели речевых процессоров КИ сегодня имеют возможность выбора из нескольких программ прослушивания и направленные микрофоны, предлагающие пациентам больший комфорт и лучшие характеристики в разных слуховых ситуациях. Передовые стратегии обработки сигнала и кодирования речи позволяют многим владельцам КИ добиваться высоких показателей, в первую очередь открытого понимания слов (без помощи визуальных символов), и даже разговаривать по телефону – достижение, немыслимое еще пару лет назад.В начале 1980-х гг. максимум, на что пациенты могли надеяться после имплантации – невысокое понимание открытых фраз в речевом тесте. Сегодня открытое понимание речи для владельцев КИ (слушающих только через имплантированное ухо) составляет в среднем 80-90% для фразового материала и 55-60% для односложных слов, как показано на иллюстрации 3.
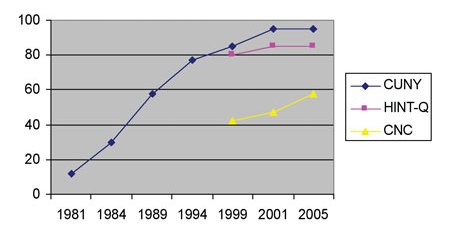
Иллюстрация 3. Улучшения технологии и обработки сигнала в КИ с течением времени привели к улучшению конечных характеристик. На рисунке показан средний групповой процент правильных ответов для фразовых тестов CUNY и HINT в тишине и для односложных слов теста CNC. Источник: внутренние данные клинических испытаний Cochlear Americas.
Преимущества для слухопротезной практики
Для тех, кто владеет слухопротезной практикой или зарабатывает себе на жизнь продажей СА, перспектива отсылки пациента в другую клинику поначалу может показаться не слишком привлекательной. Тем не менее, обратите внимание на следующий факт: потребительская удовлетворенность в слухопротезном офисе возникает тогда, когда вы способны решить слуховую проблему пациента. Когда СА эту проблему не решают, и вы рекомендуете КИ, вы добиваетесь удовлетворенности пациента, а удовлетворенные пациенты рассказывают своим слабослышащим знакомым о вашем офисе/практике.Лишь небольшой процент людей, которых вы обслуживаете, действительно является кандидатами для КИ, причем некоторые из них могут вернуться к вам после обследования, если группа имплантации решит, что операция им не показана. Если же нет, то вы не просто окажете огромную услугу этому пациенту. Суть в том, что тот жест доброй воли, который вы делаете, рекомендуя пациенту КИ, способный полностью изменить его жизнь, на самом деле приведет к притоку пациентов в ваш офис, а не к оттоку.
Далее, примерно 90% владельцев КИ проходят одностороннюю, а не двустороннюю имплантацию. В связи с тем, что критерии отбора кандидатов расширились, и имплантации сегодня подвергаются пациенты с большим остаточным слухом, многие из них продолжают носить СА на не имплантированном ухе – так называемая бимодальная конфигурация. Не каждый пациент хочет или нуждается в двусторонней кохлеарной имплантации, а некоторые авторы утверждают, что бимодальный режим дает дополнительные слуховые преимущества. Многие клиники кохлеарной имплантации не имеют ни времени, ни оборудования, ни желания настраивать СА, так что аудиолог или слухопротезист, который разбирается как в критериях для кохлеарной имплантации, так и в специфике бимодального протезирования, получит конкурентное преимущество на рынке СА. Обзор факторов, которые нужно учитывать при бимодальном протезировании, смотри у Хьюарта и Саммит.
Наконец, важно помнить о том, что пациенты, которые получают наименьшую пользу от СА, часто отнимают у вас больше всего времени. Многочисленные визиты для перепрограммирования легко могут завершиться возвратом СА. Но даже если пациент и не вернет СА, а просто уберет его в долгий ящик с глаз долой, то он все же пустит отрицательную устную рекламу о вашей практике, и будет утверждать, что СА не помогают. Так что слухопротезист получит прямую выгоду, если направит пациента в клинику кохлеарной имплантации, что принесет ему больше пользы.
Мы, конечно, не предлагаем направлять взрослого и всем довольного владельца СА в клинику кохлеарной имплантации только потому, что он удовлетворяет критериям отбора. Представьте себе, что к вам в клинику приходит новый пациент, носящий СА, который он приобрел на электронной распродаже eBay. Вы находите у него пороги слышимости, попадающие в заштрихованную область для взрослых на иллюстрации 2. Разборчивость фразового теста HINT в тишине составляет всего 15% для этого подержанного СА, поэтому вы настраиваете для этого пациента два новых высококачественных СА, после чего показатели разборчивости речи достигают 56%. Вы разочарованы этим низким результатом, зато пациент в восторге. Он заявляет, что его качество жизни и коммуникационные способности значительно улучшились. Этот пациент и слышать не пожелает о кохлеарной имплантации.
С другой стороны, рассмотрим другого пациента, которого вы обслуживаете уже десять лет. Когда вы впервые с ним повстречались, он носил два аппарата CIC, которые ему не помогали и все время свистели. Вы настроили для него заушные СА с направленными микрофонами, и его результаты улучшились настолько, что он не мог поверить своему счастью. За прошедшие десять лет он приобрел у вас три комплекта СА. К сожалению, теперь его аудиограмма передвинулась в заштрихованную область для взрослых на иллюстрации 2, и, несмотря на все ваши усилия, двусторонние показатели разборчивости речи для фразового теста HINT при работающих СА составляют всего 40%. Вы настраиваете FM-систему, которая помогает лишь ненамного. Пациент боится, что ему придется бросить работу, так как он с трудом разбирает, что происходит вокруг него. Он очень разочарован, что больше не может понимать своих внуков, и вынужден полагаться на помощь жены при телефонном разговоре. Когда он в последний раз заходит к вам в офис с подарком, чтобы поблагодарить за все, что вы для него сделали, он говорит: "Как бы мне хотелось, чтобы вы смогли помочь мне каким-то другим образом". А ведь вы можете это сделать. Вы можете направить этого пациента в клинику кохлеарной имплантации.
Стив Хьюарт, Кэрол Саммит – старший менеджер по маркетингу Cochlear Americas (Сентенниал, штат Колорадо),
Д-р Кэрол Саммит – старший администратор и клинический специалист в Cochlear Americas
Болдер – профессор-адъюнкт по аудиологии университета Колорадо
Журнал " HearingReview № 5 - 2009". Перевод Марины Ласкиной, ООО «Исток Аудио Трейдинг»
Д-р Кэрол Саммит – старший администратор и клинический специалист в Cochlear Americas
Болдер – профессор-адъюнкт по аудиологии университета Колорадо
Журнал " HearingReview № 5 - 2009". Перевод Марины Ласкиной, ООО «Исток Аудио Трейдинг»
